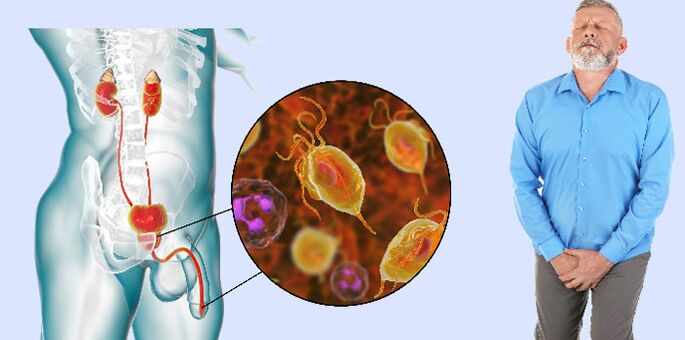
A prostatite é unha enfermidade inflamatoria da glándula próstata, que se atopa, segundo varias estimacións, no 8-25% dos homes de idade reprodutiva e maior. Segundo a Organización Mundial da Saúde (OMS), os trastornos asociados á glándula próstata son cada vez máis detectados cada ano. En moitos aspectos, isto débese ao modo de vida, ao estrés e á falta de medidas preventivas. A detección precoz da prostatite é de importancia fundamental: o diagnóstico e o tratamento oportuno para previr complicacións graves, incluída a infertilidade e a disfunción eréctil. A continuación, consideraremos como se dispón a glándula próstata, que factores afectan á súa saúde, que signos indican unha posible inflamación, así como estudar os datos científicos modernos e as recomendacións dos médicos.
A importancia da glándula próstata e a súa función
A glándula próstata (próstata) é un tamaño pequeno de órgano cunha nogueira situada baixo a vexiga. Ela rodea o departamento inicial da uretra (uretra). A pesar do modesto tamaño, a próstata xoga un papel clave na saúde masculina:
- A formación de fluído seminal: a secreción da próstata proporciona espermatozoides a nutrientes e crea un ambiente óptimo ácido-base para a súa mobilidade.
- Regulación da micción: as estruturas glandulares musculares da próstata afectan a forza do fluxo de orina e proporcionan un bloqueo parcial da vexiga durante a eyaculación.
- Defensa inmune: no segredo da próstata hai enzimas e substancias que teñen propiedades antisépticas que axudan a loitar contra as bacterias e os virus.
Segundo os Institutos Nacionais de Saúde (NIH, EUA), en homes maiores de 40 anos, a probabilidade de atopar violacións na glándula próstata aumenta significativamente. É por iso que os urólogos dos médicos recomendan encarecidamente que o estado deste corpo, prestando atención a calquera cambio na esfera xenitourinaria.
As principais causas da prostatite: vista científica
Non obstante, a prostatite prodúcese por varias razóns, na maioría dos casos, a inflamación bacteriana ou non bacteriana baséase en base, a miúdo asociada a unha combinación de varios factores adversos.
- Infeccións: Segundo varios estudos clínicos, no 5-10% dos casos, as bacterias atópanse nos tecidos da próstata (a maioría das veces son E. coli, klebsiella, proteus, enterococci, etc. ). Con prostatite bacteriana, os microorganismos poden penetrar na próstata a través do sangue ou a linfa a partir doutros focos de inflamación, así como ascender a través da uretra.
- Estancamento: o estilo de vida sedentario, o traballo sedentario, a obesidade, a actividade sexual irregular conducen a un deterioro da circulación sanguínea na zona pélvica. O fluxo sanguíneo perturbado contribúe á acumulación de toxinas e ao crecemento de microorganismos patóxenos, o que aumenta o risco de inflamación.
- Hipotermia: O efecto sistemático do frío afecta negativamente aos vasos e ao sistema inmunitario, debilitando os mecanismos de protección do corpo. Como resultado, créanse condicións favorables para o desenvolvemento do proceso inflamatorio na próstata.
- Fallo hormonal: as flutuacións no nivel de testosterona e outras hormonas sexuais son capaces de cambiar a estrutura dos tecidos da glándula próstata. Algúns estudos indican a relación do desequilibrio de hormonas con formas crónicas de prostatite, aínda que as conclusións finais requiren máis evidencias clínicas.
- Estrés e cargas psico -emocionais: o estrés longo, a depresión e os estados alarmantes provocan a liberación de cortisol, o que afecta negativamente á inmunidade e aos antecedentes hormonais. Este factor pode agravar a inflamación actual.
Segundo a revisión da Asociación Europea de Urólogos, unha combinación de varias razóns xoga un papel importante no desenvolvemento da prostatite. Por exemplo, un home pode ter unha inmunidade reducida contra un contexto de estrés e ao mesmo tempo sofre fenómenos estancados debido ao traballo sentado. Isto aumenta significativamente a probabilidade de inflamación da glándula próstata.
Variedades de prostatite: formas e características
Científicos e urólogos practicantes clasifican a prostatite por orixe e curso clínico:
- Bacteriana aguda. Manifírese por síntomas pronunciados: dor grave, alta temperatura, calafríos e rendas durante a micción. Esta forma é relativamente rara (aproximadamente o 5-10% de todos os casos), pero require asistencia médica inmediata, xa que pode levar a un absceso.
- Bacteriana crónica. Ocorre a falta de tratamento oportuno da forma aguda ou con infección constante do sistema xenitourinario. Os síntomas poden ser menos pronunciados, o que ás veces complica o diagnóstico.
- Non -bacteriano crónico (síndrome da dor pélvica crónica). A variedade máis común, que, segundo varias fontes, representa ata o 80-90% de todos os casos de prostatite. As causas exactas pódense asociar tanto a procesos autoinmunes como estancados e non se detecta o compoñente bacteriano.
- Asintomático (latente). Neste caso, un home pode non experimentar queixas, pero o proceso inflamatorio na próstata está presente e adoita detectarse por accidente nunha análise xeral de sangue, orina ou biopsia.
Os estudos estadounidenses demostran que é a prostatite non bacteriana crónica que adoita provocar recaídas de síntomas e longos períodos de molestias, a pesar da ausencia do patóxeno nas análises. Isto fai fincapé na complexidade e versatilidade do mecanismo da enfermidade.
Os primeiros signos de prostatite: que sinais dan o corpo
A etapa máis importante na loita contra a prostatite é a detección puntual dos seus primeiros síntomas. Estes signos non sempre causan dor forte ou molestias graves, pero paga a pena estar atento cando aparecen os seguintes sinais:
Cambio na micción:
- O desexo de Far ao baño, especialmente pola noite (Nicturia).
- Unha sensación de baleirado incompleto da vexiga.
- Fluxo débil e intermitente de ouriños.
Sensacións e dores desagradables:
- Tirando ou dores no abdome inferior, na rexión lumbar ou no perineo.
- A aparición de queima, Crusía durante a micción.
- Irradiación da dor no pene, recto ou superficie interior das cadeiras.
Cambios na área xenital:
-
Debilitamento da atracción sexual (libido).
- Dificultades coa aparición e mantemento dunha erección.
- Eyaculación prematura ou sensacións dolorosas para a exaculación.
- Reducindo o brillo do orgasmo e a calidade xeral da vida íntima.
Pozo xeral: ser:
- Aumento da fatiga, diminución do rendemento.
- En poucas ocasións, un lixeiro aumento da temperatura aos valores subfebriles (37, 2-37, 5 ° C).
- Dores de cabeza episódicos, debilidade xeral.
Segundo varios estudos observacionais, os homes adoitan ignorar as primeiras manifestacións da prostatite, levándoos por malestar temporal ou consecuencias do estrés. Non obstante, é nas primeiras etapas que a enfermidade se presta ao tratamento máis eficaz e o atraso leva a miúdo á transición a unha forma crónica.
Exemplos da práctica: historia do paciente
- Historia nº 1. O mozo ten 32 anos, un itshnik, comezou a notar frecuentes chamadas nocturnas á micción. Atribuíu isto á abundancia de té borracho pola noite e non foi ao médico durante moito tempo. Cando se fregou durante a micción, o paciente decidiu someterse a un exame. Como resultado, diagnosticouse unha forma crónica de prostatite, causada por fenómenos estancados debido a un estilo de vida sedentario. Grazas á terapia complexa (antibióticos, masaxe de próstata, fisioterapia), a condición mellorou, pero a restauración tardou varios meses.
- Historia nº 2. Un home de 45 anos -led notou un debilitamento dunha erección e unha diminución da atracción sexual, pero asociaba isto ao estrés no traballo. Máis tarde, uniuse a dor na parte inferior das costas e tirando de sensacións no abdome inferior. Durante o exame, o urólogo revelou prostatite non bacteriana mixta. Un conxunto de procedementos (medicina, dieta, educación física) posibilitou a remisión, pero as recaídas se producen se non se observan recomendacións.
Estes exemplos demostran que incluso nas etapas iniciais é importante responder a síntomas alarmantes e non dubidan en contactar cun especialista.
Diagnóstico e métodos científicos para detectar a prostatite
A medicina moderna ten unha ampla gama de axentes de diagnóstico que che permiten establecer un diagnóstico preciso:
Colección e inspección de anamnesis. O urólogo aclara queixas, estuda a historia de enfermidades, o estilo de vida e tamén pode realizar un exame rectal de dedos da próstata (o chamado en).
Probas de laboratorio:
- Unha proba xeral de sangue e urina que che permite identificar signos de inflamación.
- A sementeira bacteriolóxica de ouriños, eyaculados ou segredos da próstata, axudando a detectar microorganismos patóxenos.
- Investícase antíxeno específico do prostat (PSA) para excluír ou detectar os procesos tumorales precoz.
Ultrasonido dos órganos pélvicos. Permite avaliar o tamaño, a estrutura e a condición do fluxo sanguíneo na glándula próstata. Con dopplerografía, pode determinar o grao de estancamento.
Urofloometría. Medición do caudal de orina, que axuda a identificar trastornos de micción e sospeitar da patoloxía da próstata.
Métodos adicionais: resonancia magnética, CT, biopsia (con sospeita de cancro de próstata ou con resultados de ultrasóns atípicos).
Segundo as recomendacións clínicas da Asociación Europea de Urólogos (EAU), un enfoque integrado para o diagnóstico proporciona unha determinación máis precisa da forma de prostatite e a elección da estratexia terapéutica óptima.
Tratamento e enfoques modernos da terapia
A terapia con prostatite debe ser de natureza completa baseada nos métodos confirmados pola investigación:
Terapia antibacteriana:
- Úsase nunha forma bacteriana (aguda ou crónica).
- A duración do curso dos antibióticos depende da gravidade da inflamación e pode ser de 2 a 6 semanas. Ás veces é necesario un segundo uso ou cambio da droga.
- O estudo Journal of Urology indica a importancia de identificar a sensibilidade dos microorganismos aos antibióticos para minimizar os riscos de recaída e resistencia.
Drogas anti -inflamatorias:
- Os anti -inflamatorios non esteroides (AINE) reducen o edema, a dor e melloran o benestar global.
- Nalgúns casos, prescríbense medicamentos esteroides, pero exclusivamente baixo a supervisión dun médico, dados os efectos secundarios.
Alpha-Blockers:
- Relaxa os músculos lisos da glándula próstata e o pescozo da vexiga, facilitando a micción e reducindo a dor.
- Os medicamentos adecuados son seleccionados individualmente.
Fisioterapia:
- A masaxe da próstata mellora a saída de secreción e circulación sanguínea.
- A terapia por ultrasóns, a magnetoterapia e outros métodos axudan a reducir a inflamación e acelerar a rexeneración do tecido.
Inmunomoduladores:
- En formas crónicas, especialmente non -bacteriano, o fortalecemento do sistema inmunitario pode aumentar significativamente a eficacia do tratamento.
- O nomeamento de tales fondos require unha avaliación preliminar do estado de inmunidade.
Psicoterapia e cambio no estilo de vida:
- Exercicios físicos regulares, ximnasia terapéutica, normalización do sono e dieta afectan favorablemente o tratamento.
- O apoio psicolóxico (persoal ou en grupo) é importante para os pacientes que padecen dor e ansiedade crónica debido ao longo curso da enfermidade.
A natureza completa do tratamento destaca nun estudo publicado na revista Prostate, onde se observa que a combinación de antibióticos, fisioterapia e estilo de vida axustando os mellores resultados na prostatite crónica.
Prevención: recomendacións baseadas científicamente
Moitas veces é máis fácil previr a prostatite que tratala. Os estudos demostran que os homes que observan regularmente as medidas preventivas son menos propensas a atopar enfermidades inflamatorias da próstata.
Actividade física suficiente:
- Camiñar, correr, unha bicicleta (cunha sela anatómica adecuada), nadar.
- Exercicios de Kegel e complexos especiais para os músculos do chan pélvico.
- Un estudo publicado en British Journal of Sports Medicine confirma que a carga e o adestramento cardio moderados dos músculos pélvicos melloran a circulación sanguínea e reducen os riscos dos escalos.
Nutrición equilibrada:
- Unha dieta con alto contido en proteínas (carne baixa, peixe), verduras, froitas.
- Restricción de alimentos picantes, graxos e fortemente salgados.
- Consumo moderado de alcol: está demostrado que o etanol en grandes doses afecta negativamente á microcirculación na glándula da próstata.
Protección de hipotermia:
- Levar roupa quente na estación fría.
- Evitando sentado prolongado en superficies frías.
Vida sexual regular:
- Axuda á drenaxe natural da próstata, reducindo o risco de estancamento.
- As relacións sexuais estables afectan favorablemente o estado psico -emocional.
Control sobre o peso e a presión arterial: a obesidade e a hipertensión son factores de risco, xa que empeoran a microcirculación e crean condicións para a inflamación crónica.
Visitas regulares ao urólogo:
- Despois de 40 anos, os homes deberían someterse a un exame preventivo polo menos unha vez ao ano.
- A ultrasóns, a análise de PSA e o exame rectal axudan a identificar as patoloxías nas primeiras etapas.
A experiencia práctica demostra que os homes que se adhiren a estas recomendacións son menos propensos a apelar aos médicos con queixas de dor na ingle e os trastornos da micción.
Conclusións
A prostatite é un problema común e a miúdo subestimado da saúde masculina, o que pode levar a graves consecuencias na ausencia de intervención oportuna. Os estudos científicos confirman que a enfermidade adoita desenvolverse baixo a influencia de varios factores: infeccións, estancamento de sangue, trastornos hormonais, estrés e hipotermia. Os primeiros signos inclúen un rápido desexo de orinar, dor no abdome inferior, unha diminución da libido e o malestar durante a eyaculación. Ignorar estes sinais está cheo da transición da enfermidade nunha forma crónica.
Os enfoques modernos para o diagnóstico da prostatite baséanse nun complexo de métodos de laboratorio, instrumentais e clínicos. O tratamento inclúe terapia antibiótica (con forma bacteriana), anti -inflamatorios, fisioterapia, masaxe de próstata e corrección do estilo de vida. Desde o punto de vista da prevención, os expertos recomendan manter unha dieta saudable, facer deporte regularmente, evitar a hipotermia e atentar a calquera cambio no traballo do sistema xenitourinario.
Prestando a debida atención á saúde da glándula próstata, un home pode manter unha vida de alta calidade, apoiar a actividade sexual e evitar graves complicacións no futuro. Se se observan os primeiros síntomas alarmantes, non atrases unha visita ao urólogo. O diagnóstico precoz e a terapia competente axudan a facer fronte á prostatite, evitando a súa transición a etapas máis graves.














